성인 마비말장애 환자를 대상으로 한 AAC 활용에 대한 언어재활사의 견해: 반구조화 면담
Copyright 2026 ⓒ Korean Speech-Language & Hearing Association.
This is an Open-Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
초록
본 연구는 성인 마비말장애 환자에 대한 보완대체의사소통(AAC) 적용과 관련하여 언어재활사의 인식, 경험, 어려움 및 요구를 탐색하고자 하였다.
성인 마비말장애 환자를 평가 및 중재한 경험이 있는 언어재활사 9명을 대상으로 반구조화 면담을 실시하였다. 면담 질문은 성인 마비말장애 환자 대상 경험, AAC에 대한 경험, 성인 마비말장애 환자에 대한 AAC 적용의 3개 영역, 총 9문항으로 구성하였다. 각 면담은 40~60분 소요되었으며, 수집된 자료는 근거이론 방법에 따라 개방 코딩, 축 코딩, 선택 코딩의 3단계로 분석하였다.
분석 결과, 26개의 하위범주와 12개의 상위범주가 도출되었으며, 핵심 범주는 ‘구어 회복에 대한 기대와 현실적 의사소통 필요 사이에서의 갈등 및 협상’으로 나타났다. 언어재활사들은 의사소통판, 철자판 등 low-tech AAC와 제스처 등 비도구적 AAC를 제한적으로 적용한 경험을 보고하였다. AAC 적용의 주요 어려움으로는 보호자 및 간병인의 협조 부족, 성인용 AAC 도구의 부재, 치료사의 전문 교육 부족, 환자의 구어 상실감으로 인한 심리적 거부감이 확인되었다. 또한 치료실 내에서의 제한적 사용과 가정 및 일상생활로의 일반화 실패가 주요 결과로 나타났다.
성인 마비말장애 환자의 효과적인 AAC 적용을 위해서는 언어재활사의 전문성 강화를 위한 체계적 교육, 의사소통 파트너 교육 프로그램 개발, 환자와 보호자의 AAC 인식 개선, 그리고 성인 및 노인의 특성을 반영한 맞춤형 AAC 도구 개발이 필요하다.
Abstract
This study aimed to explore the perceptions, experiences, difficulties, and needs of speech-language pathologists (SLPs) regarding the application of augmentative and alternative communication (AAC) for adults with dysarthria.
Semi-structured interviews were conducted with nine SLPs who had experience in assessing and treating adults with dysarthria. The interview questions consisted of nine items across three domains: experience with adults with dysarthria, experience with AAC, and the application of AAC for this population. Each interview lasted 40 to 60 minutes, and the collected data were analyzed using open coding, axial coding, and selective coding based on the grounded theory method.
The analysis yielded 26 subcategories and 12 categories, with the core category identified as “conflict and negotiation between expectations for speech recovery and realistic communication needs.” SLPs reported limited experiences applying low-tech AAC such as communication boards and alphabet boards, as well as unaided AAC such as gestures. Major difficulties in AAC application included lack of cooperation from caregivers, absence of AAC tools suitable for adults, insufficient professional training for clinicians, and patients’ psychological resistance due to a sense of loss over their speech abilities. Additionally, limited use within the therapy room and failure to generalize to home and daily life settings emerged as significant outcomes.
To facilitate effective AAC application for adults with dysarthria, systematic education to enhance SLP expertise, development of communication partner training programs, improvement of AAC awareness among patients and caregivers, and development of customized AAC tools reflecting the characteristics of adults and the elderly are necessary.
Keywords:
Dysarthria, AAC, speech-language pathologist, experience, semi-structured interview키워드:
마비말장애, 보완대체의사소통, 언어재활사, 경험, 반구조화 면담Ⅰ. 서론
마비말장애는 중추 또는 말초신경계의 손상으로 인해 신경계가 관장하는 말 산출 근육의 조절 문제가 생겨 운동성 언어 시스템의 약화, 마비 혹은 운동능력의 협응 부족을 초래하며 마비말장애 환자는 이로 인해 구어 명료도 저하 문제를 보인다(O’Sullivan et al., 2019). 마비말장애의 신경학적 원인 질환은 혈관성, 퇴행성, 감염성, 외상성, 대사성 등으로 다양하지만 최근 인구의 고령화로 인해 퇴행성 신경학적 질환으로 인한 마비말장애도 주목을 받고 있다(Yoon, 2017). 성인기에 갑작스럽게 발병하는 마비말장애로 명료도 저하로 인한 구어 의사소통의 어려움을 경험하게 되며 나아가 자신감 상실, 사회적 관계 유지의 제약 등 사회심리학적 측면에서도 어려움을 겪게 되고 이는 삶의 질 저하로 이어진다(Lim et al., 2013; Choi, 2025). Walshe와 Miller(2011)는 후천성 마비말장애 환자들이 경험하는 마비말장애가 삶에 미치는 부정적인 영향의 여섯 가지 차원을 설명하였고 그중 하나로 마비말장애로 인한 의사소통 방식의 변화를 보고하였다. 따라서, 마비말장애로 인해 생긴 의사소통 문제를 해결하기 위해서 마비말장애 환자의 의사소통 어려움(Comrie et al., 2001)뿐만 아니라 사회적 참여 제약으로 인한 정서적인 문제(Dickson et al., 2008) 또한 고려할 필요가 있다. 특히 성인기에 후천적으로 발생하는 마비말장애는 선천적 장애와는 다른 심리적 특성을 가진다. 후천적 장애를 경험한 성인은 이미 형성된 의사소통 정체성과 사회적 역할의 상실감을 경험하며, 이는 장애 수용 과정에서 더 큰 어려움으로 작용할 수 있다(Bogart, 2014). Jung 등(2022)에 따르면, 후천적으로 장애를 경험한 성인의 대다수가 갑작스러운 사회적 취약 상태로의 전환으로 인해 장애 수용이나 건강한 자존감 형성에 더 많은 시간과 노력이 필요하다고 보고하였다.
이에 따라 마비말장애 환자의 치료는 전통적으로 음성 생성 시 나타나는 말운동장애를 중점으로 다루었으나, 최근 연구와 임상 지침은 단지 음성의 결함에만 초점을 맞추어서는 충분하지 않음을 지적하며 환자의 의사소통 능력과 삶의 질을 향상시키기 위한 전체론적 접근의 필요성을 말한다(Collis & Block, 2012). 이는 마비말장애 언어치료의 방향이 점점 더 사회적인 접근으로 변화하며, 마비말장애 환자의 발음이나 음성 생성을 넘어 의사소통 복잡성과 그로 인한 사회적 상호작용에서 겪는 어려움에 관심을 가지고 있다는 것을 보여준다.
그러나 실제 임상 현장에서는 이러한 전체론적 접근의 적용에 어려움이 있다. Collis와 Bloch(2012)의 연구에서 언어재활사의 실제 평가 활동과 중재 방법을 조사한 결과, 전체론적 평가와 필요한 평가 도구의 부족으로 인해 병원 환경에서 임상 경험이 적은 언어재활사 대다수가 전통적인 장애 기반 평가 사용을 고수하고 있다고 하였다. Hong과 Byeon(2014)은 2012년의 연구를 발전시켜 국내 병원에서 근무한 언어재활사 89명을 대상으로 마비말장애로 인한 언어장애에 대한 언어재활사의 평가 및 치료 실태를 조사하였다. 그 결과, 임상 경험이 5년 미만인 그룹보다 5년 이상인 그룹에서 보완대체의사소통(augmentative and alternative communication: AAC)을 활용하는 능력이 높았고, 임상 경험이 많을수록 의사소통 능력에 초점을 맞춘 전체적 접근 방식에 기반한 평가와 치료가 이루어지고 있음을 보여주었다. AAC는 제스처, 구체적인 사물, 선화, 의사소통 판, 철자 판, 음성 산출기기(speech-generating devices: SGD) 등 다양한 기법과 도구를 활용하여 의사소통에 어려움을 가진 사람의 생각, 욕구 및 필요, 감정을 표현하는 데 도움을 주는 의사소통 수단이다(American Speech-Language Hearing Association: ASHA, n.d.).
이와 관련하여 마비말장애 환자들이 겪는 의사소통 제한을 극복하기 위해서 저하된 말명료도를 보완하고 필요한 경우, 구어 재활과 더불어 대체적인 의사소통 방식을 제공하는 AAC의 중요성이 더욱 강조된다(Murphy, 2004). 이는 환자가 자신의 의사를 더 효과적으로 표현할 수 있게 도와 사회적 상호작용과 삶의 질을 개선할 기회를 제공한다. 그러나 성인 마비말장애 환자에게 AAC를 도입하는 것은 단순히 도구를 제공하는 것 이상의 복합적인 과정을 수반한다. 후천적 의사소통 장애를 가진 성인은 새로운 의사소통 도구와 환경에 적응하면서 상당한 에너지를 소비해야 하며, 새로운 사회적 역할을 수용해야 한다(Fox & Sohlberg, 2000). 특히 구어 회복에 대한 기대와 현실적 의사소통 필요 사이에서 갈등을 경험할 수 있으며, 이러한 심리적 요인은 AAC 수용 여부에 중요한 영향을 미칠 수 있다. 따라서 성인 마비말장애 환자에 대한 AAC 적용을 논의할 때에는 도구적, 환경적 요인뿐만 아니라 환자의 심리적 특성과 장애 수용 과정을 함께 고려하여, AAC 시스템이 언어, 발화 및 의사소통을 지원할 수 있다는 인식을 확산하고 이에 대한 잘못된 믿음을 해소하는 노력이 필요하다(Pampoulou & Theodorou, 2018).
사회적 상호작용 안에서 마비말장애 환자는 다양한 역할 수행을 위해 필수적인 의사소통 영역에 대한 접근이 요구된다. Light(1988)는 필수적인 의사소통 영역에 기본적인 욕구 충족, 새로운 정보 공유, 타인과의 사회적 유대 형성 및 유지, 그리고 사회적인 예의범절 규칙의 준수 등으로 구분하였다. AAC의 적용은 이러한 의사소통 요구를 충족하는 데 있어 중요한 역할을 할 수 있으며, 환자가 독립적인 의사소통 능력을 개발하고 궁극적으로 자립을 도모할 수 있도록 지원한다.
AAC 서비스 전달 체계 마련을 위한 서비스 제공자의 요구를 분석한 Lee 등(2014)의 연구에서는 국내 장애인, 특히 성인 장애인이 사용할 수 있는 AAC 기기가 부족하다고 하였다. AAC의 이러한 중요성이 인식되면서 재활 전문가들 사이에서 AAC 적용 범위의 확대에 대한 논의가 진행되는 가운데, 노령화에 따른 의사소통 지원에 대한 요구가 증가함에 따라 AAC 대상자는 중도장애를 가진 아동뿐만 아니라, 성인까지로 확대될 필요가 있다(Lee et al., 2014).
국외의 경우, 아동이나 성인 누구든지 AAC 대상자가 되면 초기 진단부터 시작하여 건강보험 및 교육 지원을 통해 포괄적인 중재 서비스를 받는 것이 보편화되어 있다(Lee et al., 2014). 예를 들어, 영국은 AAC 대상자가 장애의 발생 시점, 장애 중증도, 경제적 상황과 무관하게 동등한 수준의 AAC 서비스를 받을 권리를 보장한다(Communication Matters, 2011). 노르웨이에서는 아동 및 성인의 의사소통에 필요한 모든 지원을 받을 권리를 일반 교육법을 통해 보장하며, 유아기부터 성인기에 이르기까지 보조공학 센터를 통한 AAC 도구의 지속적인 제공이 이루어지고 있다.
국내에서는 2007년 개정된 장애인 등에 대한 특수교육법 제 2조 제2항에서 보조공학 기기 지원을 ‘특수교육 관련 서비스’의 일부로 규정하고 있지만, 국외와 비교하였을 때 지원 대상 범위가 한정적이며, 특수교육 대상 학생들에게만 지원이 보장되는 등의 제한적인 조건이 따른다. 국외와 비교해 볼 때, 국내에서의 마비말장애 환자를 포함한 성인 대상 AAC 활용과 관련된 연구 및 정책적 지원이 상대적으로 미흡한 상황이다. 실제로 국내의 AAC 관련 연구는 주로 아동과 학령기를 대상으로 수행되어 왔으며, 후천적으로 의사소통장애를 겪는 성인을 대상으로 한 연구는 부족한 실정이다(Yang & Yeon, 2025).
그러므로 본 연구에서는 마비말장애 환자 중재 경험이 있는 언어재활사를 대상으로 반구조화 면담(semi-structured interview)을 통해 AAC 활용, 인식도 및 요구도를 심층적으로 알아보고자 하였다. 면담을 바탕으로 마비말장애 환자에 대한 언어재활사의 AAC 활용에 대한 이해를 넓히고, 이를 통해 마비말장애 환자의 의사소통 능력 및 삶의 질 향상에 기여할 수 있는 보다 효과적인 AAC 적용 방안에 대한 제안점을 도출하고자 하였다.
Ⅱ. 연구 방법
1. 연구 대상
본 연구는 성인 마비말장애 환자를 평가 및 중재한 경험이 있는 9명의 언어재활사를 대상으로 성인 마비말장애 환자를 위한 AAC 사용에 대한 견해를 알아보았다.
선정 기준은 (1)언어재활사 2급 이상의 자격증을 소지한 자로, (2)성인 마비말장애 환자를 평가 혹은 중재해 본 경험이 있는 언어재활사였다. 언어재활사의 다양한 의견을 살펴보기 위해 성인을 평가 및 중재한 경력은 제한하지 않았다. 연구 참여자에 대한 정보는 Table 1과 같다.
2. 연구 도구
면담지는 연구자들이 선행 연구 분석을 바탕으로 임의로 본 연구의 목적에 맞게 1차 작성되었다. 면담지의 타당도를 검증하기 위해 언어재활 분야에서 10년 이상의 경력을 가진 교수 2인의 피드백을 기반으로 연구자가 2차로 수정하였다. 이를 바탕으로 면담지의 순서와 질문의 내용이 적절한지 살펴보기 위해 제3저자가 언어재활사 1인에게 예비 연구를 실시하여, 최종적으로 면담지를 수정하고 완성하였다.
면담지는 크게 3개의 대주제로 (1)성인 마비말장애 환자 대상 경험(2문항), (2)AAC에 대한 경험(3문항), (3)성인 마비말장애 환자에 대한 AAC 적용(4문항)으로 총 9문항으로 구성하였다. 먼저, ‘성인 마비말장애 환자 경험’에서는 성인 마비말장애 환자를 평가하였던 경험과 중재하였던 경험에 대한 문항으로 구성하였고, ‘AAC에 대한 경험’에서는 AAC 관련 교육을 받은 경험, 임상에 AAC를 적용해 본 경험, 평소 AAC에 대한 인식에 대한 문항으로 구성하였다. 마지막으로 ‘성인 마비말장애 환자에 대한 AAC 적용’에 대한 부분에서는 성인 마비말장애 환자에게 AAC를 적용해 본 경험(직접적/간접적), 성인 마비말장애 환자에게 AAC를 적용하는 것에 대한 인식, 성인 마비말장애 환자에게 AAC 적용 시 어려움 및 어떤 도움이 필요한지에 대한 요구와 관련된 문항으로 구성하였다. 면담지는 Appendix 1과 같다.
3. 연구 절차
본 연구는 성인 마비말장애 환자를 평가 및 중재한 경험이 있는 9명의 언어재활사를 대상으로 AAC 사용에 대한 견해를 알아보기 위해 개별 반구조화 인터뷰를 실시하였다.
반구조화 인터뷰는 연구자가 기본적인 인터뷰의 가이드가 있지만 참가자가 자유롭게 이야기할 수 있도록 유도하는 방식에서 더욱 융통성을 발휘하며, 참가자가 제기하는 문제를 탐구하거나 조사할 수 있다(Pope & Mays, 2020).
인터뷰를 실시하기 일주일 전에 면담지와 배경정보에 대한 설문지, 참고자료를 연구 참여자에게 이메일로 전달하였다. 배경정보에 관한 설문지는 해당 사항에 체크하여 회신하도록 하였으며 회신율은 100%였다. 참고 자료는 면담과 관련된 마비말장애와 AAC에 관련된 기본 자료로 연구 참여자에게 면담지와 함께 전달하여 인터뷰의 주제와 내용에 대해 충분히 숙지하고 생각할 수 있도록 하였다.
반구조화 인터뷰 절차는 도입, 인터뷰, 마무리 단계로 구성되었다. 도입 단계에서는 인터뷰 진행자가 연구의 주제와 목적, 대략적인 인터뷰 시간을 안내하였으며 연구 윤리와 관련된 사항을 구두로 설명하였다. 이후 참여자가 자발적으로 연구 참여에 동의할 경우 구두로 동의를 받았으며, 연구 참여 중 언제든지 철회할 수 있고 이에 따른 불이익이 없음을 명시하였다. 인터뷰 단계에서는 면담지에 미리 제시한 9개의 질문에 대해 참여자의 견해나 의견을 듣는 시간으로, 연구자는 질문에서 벗어나지 않는 선에서 추가적인 정보를 요구하기도 하였다. 마지막으로 마무리 단계에서는 추가하고 싶은 내용에 대해 이야기하도록 하였다.
각 개별 인터뷰는 40~60분 정도 소요되었다. 모든 인터뷰는 화상 회의 플랫폼(Microsoft TEAMS)을 통해 진행되고 녹음되었으며, 참여자의 개인정보 보호를 위해 얼굴은 녹화되지 않도록 하였다. 또한, 수집된 자료의 보호를 위해 모든 전사 자료와 분석 자료에서 참여자의 실명, 근무기관 등 개인 식별 정보는 익명화 처리하였다.
4. 자료 분석
녹음된 인터뷰 내용은 일차적으로 일주일 이내에 제1, 2, 3저자가 나누어 네이버 클로바 노트(Clova note)로 전사하였다. 이후 녹음된 인터뷰를 연구자들이 다시 검토하여 전사 된 단어나 음절의 오류를 수정하였다. 각 전사 자료는 Microsoft excel을 사용하여 발화자 단위로 저장한 후 분석하였다.
전사 신뢰도를 살펴보기 위해 전체 자료 중 무작위로 20%를 추출하여 3명의 연구자가 독립적으로 전사하도록 하여 전사자 간 일치도를 확인하였다. 어절 단위의 내용어를 기준으로 하여 전체 전사 된 수를 일치한 수로 나누어 100을 곱하여 계산하였다. 전사 신뢰도는 100%로 확인되었다.
본 연구에서는 AAC 사용에 대한 언어재활사의 인식과 경험을 알아보기 위해 근거이론(grounded theory) 방법을 적용하여 코딩하였다. 근거이론은 참여자들의 경험과 인식에 기초한 특정 상황과 관련된 현상의 이론을 발견하는 것(Brown et al., 2002)으로 본 연구에서는 언어재활사들의 인식과 경험을 반영하고자 하였다.
연구 자료를 분석하기 위해 개방 코딩(open coding), 축 코딩(axial coding), 선택 코딩(selective coding)의 3단계 분석을 사용하여 범주 간 관계를 구조화하였다(Lichtman, 2023; Thomas, 2006, Strauss & Corbin, 1998). 첫째, 개방 코딩을 위해 전사 자료를 반복적으로 검토하여 주제나 개념을 반영하기 위해 코드를 부여하고 유사한 개념을 묶어 상위범주와 하위범주를 형성하였다. 이 과정에서 총 539개의 코드가 도출되었으며, 이를 Appendix 2와 같이 26개의 하위범주와 12개의 상위범주로 분류하였다. 둘째, 축 코딩 단계에서는 도출된 범주들을 패러다임 모형에 따라 재배열하여 범주 간 관계를 파악하였다. 패러다임 모형은 인과적 조건(causal conditions), 맥락적 조건(contextual conditions), 중심현상(central phenomenon), 중재적 조건(intervening conditions), 작용/상호작용 전략(action/interaction strategies), 결과(consequences)의 여섯 가지 요소로 구성되며 본 연구에서는 개방 코딩에서 도출된 범주들을 이 구조에 따라 배치하여 성인 마비말장애 환자 AAC 적용 과정의 인과관계와 맥락을 제시하였다. 셋째, 선택 코딩 단계에서는 범주를 통합시키고 정교화하여 다른 범주와의 관계를 체계적으로 연결하였다.
모든 참여자의 전사 자료를 범주화하고 특성을 확인한 후, 분석 결과를 바탕으로 각 참여자들에게 개별적으로 연락하여 연구 결과가 참여자의 인식과 경험을 적절히 반영하였는지 확인하였다.
코딩의 신뢰도를 살펴보기 위해 제1, 2, 3저자가 전체 전사자료에서 20%를 무선 추출하여 독립적으로 분석한 후, 그 결과를 비교하여 일치하는 정도를 측정하였다. 일치율은 98%로 불일치한 부분은 모든 연구자들이 5회에 걸친 회의를 통해 논의하여 일치시켰다.
Ⅲ. 연구 결과
본 연구에서는 성인 마비말장애 환자에게 AAC를 사용 시 발생하는 어려움과 요구되는 지원에 대해 언어재활사와의 면담을 실시하여 자료를 수집하고 분석하였다. 분석 결과, Appendix 2와 같이 26개의 하위범주, 12개의 상위범주가 도출되었으며, 이를 패러다임 모형의 6개 요소에 배치하여 핵심 범주를 도출하였다.
1. 언어재활사의 성인 마비말장애 환자 AAC 적용 경험
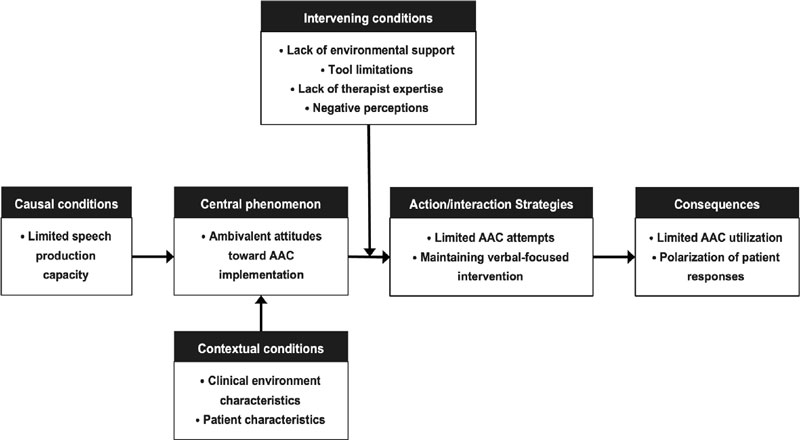
성인 마비말장애 환자에 대한 AAC 적용 경험을 Strauss와 Corbin(1998)이 개발한 분석 틀에 따라 분석한 결과, 핵심 범주는 “구어 회복에 대한 기대와 현실적 의사소통 필요 사이에서의 갈등 및 협상”으로 도출되었다. 이 핵심 범주는 언어재활사들이 성인 마비말장애 환자에게 AAC를 적용하는 과정에서 경험하는 핵심적인 심리ㆍ사회적 과정을 반영한다. AAC 적용 경험에 관한 태도 형성 과정은 Figure 1과 같다.
마비말장애로 인해 말 산출 능력이 제한된 성인 환자를 만나는 언어재활사들은 AAC가 의사소통을 보완할 수 있다는 것을 인식하지만(인과적 조건), 급성기/만성기 여부, 환자의 인지 및 협조도, 임상 환경에 따라(맥락적 조건) AAC 적용에 대해 양가적 태도를 보인다(중심현상). 이 과정에서 의사소통 상대방인 보호자와 간병인의 협조 부족, 도구에 대한 정보와 접근성 제한, 치료사의 AAC 경험 부족, 그리고 환자의 구어 요청과 거부감이(중재적 조건) AAC 적용을 억제하는 방향으로 작용한다. 치료사들은 low-tech인 의사소통판이나 비도구적 AAC인 제스처를 제한적으로 시도하거나, 구어 중심의 중재를 유지하는 전략을 취한다(작용/상호작용 전략). 그 결과, 성인 마비말장애 환자에 대한 AAC 활용은 전반적으로 제한적이며, 일반화에 실패하는 경우가 많다(결과).
2. 성인 마비말장애 환자에게 AAC 적용에 영향을 미친 요인
인과적 조건은 중심현상이 발생하게 된 원인이 되는 사건이나 상황을 의미한다. 본 연구에서 언어재활사들이 성인 마비말장애 환자에게 AAC 적용을 고려하게 되는 인과적 조건은 ‘말 산출 능력의 제한’으로 나타났다. 마비말장애로 인한 심한 명료도 저하가 AAC 적용 고려의 직접적 원인으로 작용하였다.
“심한 환자에게 필요하다고 생각해요. 명료도가 너무 낮아서 의사소통이 안되는 경우에는 AAC가 필요하죠.”(A)
맥락적 조건은 중심현상에 영향을 미치는 특정 상황이나 조건을 의미한다. 본 연구에서 맥락적 조건은 ‘임상 환경 특성’과 ‘환자 특성’으로 도출되었다. 급성기 병원에서는 빠른 기능 회복을 요구하는 분위기가 있었고, 환자 특성으로는 발병 시기, 연령 및 인지, 협조도가 AAC 적용에 영향을 미치는 것으로 나타났다. 특히 후천적 장애로 인한 구어 상실감과 좌절이 AAC 수용에 영향을 미치는 것으로 나타났다.
“급성기 재활병원이나 대학병원 같은 경우는 환자의 가소성을 높이고 지금 갖고 있는 능력들을 최대한 끌어올려야 되는 게 언어치료의 포커스라서 AAC를 접근하면 거부가 심해요. 장기 요양 재활 병원이라든지 발병한지 오래된 환자 같은 경우에는 AAC를 소개했을 때는 시도해 볼 수 있을 것 같아요”(B)
“뇌 손상으로 인해서 후천적으로 말을 못하게 된 거니까 내가 말을 못한다는 거에 대한 상실감도 되게 크시고 내가 이걸 대체해서 이 태블릿을 써야 한다는 걸 못 받아들이는 분들도 제법 있어요.”(C)
중심현상은 연구 참여자들이 경험하는 핵심적인 현상으로, 본 연구에서는 ‘AAC 적용에 대한 양가적 태도’로 도출되었다. 언어재활사들은 성인 마비말장애 환자들에게 AAC의 적용 필요성을 인식하면서도 실제 적용에는 주저하는 태도를 보였다. 의사소통 질을 높일 수 있는 기대와 구어 산출을 저해할지 모른다는 우려가 함께 나타났다.
“AAC를 적용하는 게 환자의 절망감을 줄여줄 수 있을 것 같고, AAC 사용을 수용하시는 분이라면 의사소통의 질을 높일 수 있을 것 같아요.”(E)
“‘계속 자극을 주면 뇌 병변 위치에 적절한 자극이 가지 않을까’하는 생각으로 조음 훈련이랑 구강 운동을 했어요. ... AAC를 적용해 버리면 ‘굳이 말할 필요가 없어지지 않을까’하는 생각이 들었어요.”(I)
중재적 조건은 작용/상호작용 전략을 촉진하거나 억제하는 조건으로 본 연구에서는 ‘환경적 지원 부족’, ‘도구 제한’, ‘치료사 전문성 부족’, ‘부정적 인식’의 4개 상위범주가 도출되었다. 환경적 지원 부족에서 가장 큰 요인은 ‘보호자와 간병인의 협조 부족’으로 나타났다.
“성인 환자는 보호자 대신 간병인이 있는 경우가 많아, 의사소통에만 집중할 수 없어요.”(F)
“환자의 일상 생활 모습을 알아야지 어휘 목록을 뽑을 수 있는데, 보호자 연결이 안되는 경우에는 어휘 목록을 뽑기가 어렵겠죠.”(C)
도구적 제한으로는 성인용 AAC 도구 부재와 디지털 기기 접근성 문제가 주된 어려움으로 지적되었다. 참여자들은 현재의 도구가 노인 환자에게 부적절함과 정부 차원의 지원을 통한 도구 개발의 필요성을 제시하였다.
“노인분 위주로 조작이 편한 것들이 필요하겠죠.”(I)
“‘AAC가 좋구나’라는 건 알지만 실제 임상에 제공되는 기기나 도구는 한정적이어서 임상에서 많이 접할 수 있는 기회가 없어요. 정부에서 지원을 해줘서 기기나 도구의 개발이 활발하게 되어야 접할 수 있는 기회가 많아지지 않을까요?”(A)
치료사 전문성 부족에는 AAC 교육이나 실습 경험 부족으로 인해 적절한 평가와 중재에 어려움을 겪는 경우가 포함되었다.
“절차, 지침이 있고, 보수교육이 있는 PECS는 어떻게 하는지 알겠는데, 안구 응시판 같은 것들은 정보가 없으니까 시도를 해볼 수가 없는 거예요.”(A)
마지막으로 부정적 인식에는 환자와 보호자의 거부감이 AAC 적용을 어렵게 만드는 요인으로 작용하였다. 이를 해결하기 위해 홍보와 사례 공유를 통한 적극적인 인식 개선이 선행되어야 함을 제안하였다.
“병원에서는 보호자와 환자 모두 최대한 환자의 구어 능력을 키우기를 원했기 때문에, AAC에 대한 거부감이 심했어요.”(B)
“말하기 위해서 치료실에 왔지 지목하는 걸 배우려고 온 것이 아니라고 느끼는 분들이 많아 거부하는 경우가 많아요.”(C)
“전에 말 자체를 못하시던 분이 아니기 때문에 도구를 사용해서 말을 대체해서 사용한다는 거에 대한 거부감이 있어요. ... 의도를 높이고 수행할 수 있는 능력이 증가하는 긍정적인 부분에 대한 강조가 더 많이 필요하다고 생각합니다.”(H)
“활용했을 때 긍정적거나 좋았던 사례 등이 보호자와 언어재활사에게 공유가 된다면 AAC 적용에 부담이 줄어들 것 같아요.”(E)
“치료사들 자체가 AAC에 대한 인식 변화가 필요하지만, 보호자와 환자에게도 필요하다고 생각이 들어요. 일상적으로 사용하고 있는 홍보물을 만든다거나 해서 지속적으로 접할 수 있도록 하는 게 필요하지 않을까요? 그러다 보면 한 번쯤 시도해 볼까?라는 생각도 들 수 있을 것 같아요.”(H)
작용/상호작용 전략은 중심현상에 대처하기 위해 취하는 행동 전략을 의미한다. 본 연구에서 언어재활사들은 ‘제한적 AAC 시도’, ‘구어 중심 중재 유지’ 전략을 취하는 것으로 나타났다. 대부분의 참여자들은 high-tech 도구를 사용하기 보다는 OㆍX판, 철자판 등 low-tech나 제스처같은 비도구적 AAC를 시도하는 것으로 나타났다.
결과는 작용/상호작용 전략의 결과로 나타나는 것을 의미한다. 본 연구에서 결과는 AAC 활용의 제한과 환자 반응의 양분화로 나타났다. 성인 마비말장애 환자에 AAC를 적용하는 것은 치료실 내에서도 제한적이었으며 가정이나 다른 환경으로의 일반화는 더욱 어려웠다.
“치료실 말고 일반화 효과가 너무 어렵다 보니까 시도를 잘 안 하는 것 같아요.”(F)
Ⅳ. 논의 및 결론
본 연구는 성인 마비말장애 환자에 대한 AAC 활용에 관하여 언어재활사의 인식, 경험, 어려움 및 요구를 반구조화 면담과 근거이론 방법을 통해 심층적으로 탐색하였다. 연구 결과를 바탕으로 다음과 같이 논의하고자 한다.
첫째, 언어재활사의 전문성 향상을 위한 교육 및 역량 강화의 필요성이 확인되었다. 본 연구에서 언어재활사들은 성인 마비말장애 환자에게 AAC 평가 및 중재의 필요성을 인식하고 있었으나 실제 임상 현장에서 AAC를 적용하는 데 어려움을 겪고 있는 것으로 나타났다. 특히 성인 환자에게 적절한 평가와 적합한 도구 선정과 맞춤화, 중재 전략 적용에 어려움을 보고하였다. 이는 언어재활사의 성인 마비말장애 환자를 위한 AAC 적용에 대한 긍정적 태도와 실제 임상 간 괴리를 보여준다. 선행 연구에 의하면 언어재활사들은 후천적 신경학적 장애 환자를 위한 AAC 서비스 제공에서 적절한 교육과 훈련 부족으로 어려움을 겪으며(Baxter et al., 2012), 특히 성인의 복합적인 의사소통 욕구와 기술 지원 요구를 충족시키는 AAC 중재에 대해 어려움을 보이는 것으로 나타났다(Dietz et al., 2012). 국내에서도 언어재활사들은 AAC에 대한 이론적 지식은 있으나 성인 환자 AAC 적용 경험이 제한적이며 특히 후천적 장애로 인한 마비말장애나 실어증 환자에 대한 AAC 중재 경험이 부족한 것으로 나타났다(Kim & Park, 2007). 호주 언어재활사를 대상으로 AAC 역량의 의미를 탐색한 최근 연구(Conlon et al., 2024)에서도 AAC 역량은 단순히 ‘적절한 서비스를 제공하는 능력’으로 정의하기에는 모호하며, 이론적 지식과 임상 경험이 모두 필요하다고 제안하였다. 이는 본 연구 참여자들이 ‘절차, 지침이 있는 PECS는 어떻게 하는지 알겠는데, 안구 응시판 같은 것들은 정보가 없으니까 시도를 해볼 수가 없다’고 보고한 내용과 일맥상통한다. 미국에서는 언어재활사 양성 프로그램에서 AAC 교육이 증가하고 있으나, 졸업 시점에서 AAC 서비스를 제공할 준비가 된 졸업생은 여전히 소수에 불과하여 AAC 분야의 전문 교육 강화가 요구되고 있다(Johnson & Prebor, 2019). 성인 신경학적 장애의 특성과 마비말장애 중증도에 따른 차별화된 AAC 접근이 필요하며(Beukelman et al., 2007), 이를 위해 언어재활사 교육 프로그램에는 성인 마비말장애 환자 AAC 평가 및 중재 절차, AAC 도구 선정과 적용, 의사소통 파트너 교육 등 체계적인 교육과 사례 기반 교육이 확대될 필요가 있다.
둘째, AAC 일반화를 위한 의사소통 파트너 교육의 필요성이 확인되었다. 본 연구에서 언어재활사들은 AAC의 사용의 일반화가 어렵다는 점을 적용의 어려움 중 하나로 지적하였다. 특히 치료실을 벗어난 환경에서 보호자나 간병인의 협조 부족을 가장 큰 예로 들었다. 이는 AAC 중재에서 오랜 기간 지속되어 온 문제로, 치료실 훈련만으로 일반화를 기대하는 소극적 접근이 여전함을 확인할 수 있다(Scholosser & Lee, 2000). 의사소통 파트너 교육은 AAC 중재의 효과성을 높이고 중재에서 습득한 기술을 강화하며 다양한 환경에서 의사소통 능력의 일반화를 촉진할 수 있다(Kent-Walsh & McNaughton, 2005). 그러나 파트너 입력이 고려되지 않을 경우 AAC의 부분적 또는 완전한 포기가 발생할 수 있으며(Angelo et al., 1995; Parette et al., 2000), AAC를 제공하는 것만으로는 사용으로 이어지지 않는다. 이런 의사소통 파트너와의 AAC 사용의 어려움은 보호자의 AAC에 대한 부정적 인식과 거부감과 관련이 있을 수 있다. 본 연구에서도 AAC 적용의 어려움 중 하나로 보호자의 거부가 언급되었다. 뇌졸중 후 실어증 환자를 대상으로 한 연구에서도 환자와 가족들이 AAC가 자연스러운 언어 체계의 회복을 방해하거나 저해할 것을 우려하여 AAC 전략 채택을 거부하는 경우가 많다고 보고되었으며(Huang et al., 2021), 가족들은 자연스러운 구어를 선호하는 반면 실어증 환자를 덜 아는 사람들은 AAC 전략을 선호한다는 것을 확인하였다(Lasker & Beukelman, 1999). 이는 가족의 경우 환자의 이전 말 능력에 대한 기억과 회복에 대한 기대가 AAC 수용을 어렵게 만들 수 있음을 알려준다. 그러나 AAC가 구어 발달과 회복을 방해한다는 우려는 AAC에 대한 오래된 오해이다. Beukelman 등(2007)도 후천적 신경학적 장애를 가진 성인을 대상으로 한 연구에서 AAC는 자연스러운 언어 체계의 회복을 방해하지 않으며, 오히려 의사소통을 지원하는 보완적 수단으로 기능한다고 보고하였다. Hanson 등(2011)은 경증에서 중등도 마비말장애의 의사소통을 촉진하기 위해 말 보완과 파트너 훈련을 포함한 의사소통 전략이 유익하며, AAC 시스템의 장기적 유용성에 대한 증거가 나타나고 있다고 보고하였다.
따라서 앞으로 성인 마비말장애 환자의 AAC 일반화가 실제 생활에서 이루어지기 위해서는 단계적 접근이 필요하다. 우선 환자를 포함한 보호자와 간병인을 대상으로 AAC에 대한 정보 전달과 인식 개선이 선행되어야 한다. 여전히 임상 현장에서는 보호자와 간병인의 AAC에 대한 인식 개선을 위한 체계적 접근이 부족하며, 의사소통 파트너를 위한 효과적이고 효율적인 파트너 중재 프로그램을 찾기 어려운 실정이며(Kent-Walsh & McNaughton, 2005), 연구에 참여한 언어재활사가 언급한 대로 개별적으로 구두 설명을 제공하는 수준에 그치고 있다. 효과적인 AAC 중재가 실효성을 거두기 위해서는 언어재활사 중심의 치료실 중재만이 아니라, 의사소통 파트너가 AAC의 가치를 이해하고 AAC 중재 과정에 적극적으로 참여할 수 있는 기회 마련이 필요하다(Beukelman & Light, 2020). 이를 위해 AAC가 구어 회복을 방해하지 않으며 오히려 보완적 수단으로 기능할 수 있다는 증거 기반 정보를 제공하고, AAC 조기 도입의 장기적 이점을 교육하며, AAC 성공 사례 공유, AAC 사용자와 가족의 경험담 공유 등을 통해 AAC에 대한 긍정적 인식을 형성해야 한다. 또한 성인 환자의 경우 간병인이 자주 교체되므로, 기본적인 AAC 사용법을 빠르게 전달할 수 있는 표준화된 교육 자료와 동영상 매뉴얼 개발이 요구된다. 이러한 인식 개선을 바탕으로 의사소통 파트너가 일상생활에서 AAC 사용을 촉진할 수 있는 구체적 전략을 습득하도록 하는 교육 프로그램이 제공되어야 한다.
셋째, 성인 마비말장애 환자의 특성과 복합적인 의사소통 요구를 반영하는 맞춤형 AAC 도구의 개발 및 지원이 필요하다. 본 연구에서 언어재활사들은 현재 AAC 자료가 주로 아동 중심으로 개발되어 있어 성인 대상자에게 적용하기 어렵다고 보고하였다. 이는 사회적으로 가치 있는 성인 역할을 지원하는 데 필요한 어휘가 현재 AAC 시스템에 충분히 반영되지 않고 있으며, AAC가 성인의 고용과 사회적 참여에 긍정적 영향을 미칠 수 있지만 접근성이 제한적이라는 선행 연구의 결과와 일치한다(Bryen, 2008; Mcnaughton & Bryen, 2007). 성인 AAC 사용자는 직장, 의료환경, 일상생활, 사회적 상황 등에 적합한 상황별 어휘가 필요하며(Collier, 2000), 비교적 온전한 언어능력을 가진 경우 의미-구문 디스플레이와 같이 문법적으로 복잡한 메시지 생성을 촉진하는 AAC 구성이 적합하다(Beukelman & Mirenda, 2013).
또한 노인 대상자의 경우 전자기기 사용에 익숙하지 않다는 점이 지적되었는데, 특히 고령의 성인 마비말장애 환자에게는 디지털 리터러시 부족, 전자기기 사용 경험 부재, 인지적 과부하, 작은 터치 타겟과 낮은 색상 대비 등의 UI/UX 문제가 AAC 기술 채택의 주요 장벽으로 작용한다(Miller et al., 2024; Xu et al., 2024). Xu 등(2024)의 주제범위 문헌고찰에서도 기술에 대한 비친숙성, 인지 저하, 정서적 장벽, 신체적ㆍ건강 문제가 노인의 디지털 리터러시 학습을 어렵게 만드는 요인으로 확인되었다. 이에 따라 노화에 따른 시각, 청각, 기억력 변화를 고려한 포용적 디자인(큰 글씨, 높은 대비, 단순한 레이아웃 등)이 필요하다(Stuart, 2000). 따라서 성인 마비말장애 환자의 연령, 인지수준, 언어능력, 사회적 역할, 질병의 진행성 여부, 진행 단계를 고려한 맞춤형 AAC 도구 개발과 함께 이러한 도구에 대한 접근성을 높이기 위한 고려도 필요하다.
넷째, 성인 마비말장애 환자의 고유한 심리적 특성을 고려한 AAC 적용 접근이 필요하다. 본 연구에서 핵심 범주로 도출된 ‘구어 회복에 대한 기대와 현실적 의사소통 필요 사이에서의 갈등 및 협상’은 성인 환자가 인지 기능이 유지된 상태에서 구어만 손상되었다는 인식으로 인해 심각한 좌절감과 자존감 저하를 경험하며, 이것이 AAC 도입에 대한 거부감으로 이어질 수 있음을 시사한다. 이러한 결과는 후천적 장애인의 장애 수용 과정을 다룬 선행 연구와 일치한다. Jung 등(2022)에 따르면, 후천적으로 장애를 경험한 성인의 90%가 20~59세 사이에 장애가 발생하며, 이들은 갑작스러운 사회적 취약 상태로의 전환으로 인해 장애 수용이나 건강한 자존감 형성에 더 많은 시간과 노력이 필요하다. 뇌졸중 후 장애 수용에 관한 연구(Lim et al., 2025)에서도 장애 수용이 비선형적 과정이며, ‘손상에 대한 이해’, ‘유연성과 적극적 참여’가 핵심적이라고 보고하였다. Bogart(2014)의 연구에서도 후천적 장애를 가진 성인이 선천적 장애를 가진 사람보다 장애 정체성 형성에 더 큰 어려움을 겪는다고 보고하였으며, 이는 성인 마비말장애 환자가 AAC를 ‘자신의 능력 상실의 상징’으로 인식할 수 있음을 시사한다. 특히 본 연구에서 주목할 점은 ‘구어 회복에 대한 기대’와 ‘AAC 도입’ 사이의 갈등이 단순히 환자와 보호자만의 문제가 아니라, 언어재활사 자신도 이러한 양가적 태도를 내재화하고 있다는 것이다. 연구 참여자들은 AAC 적용이 환자의 절망감을 줄여줄 수 있다고 인식하면서도 ‘AAC를 적용해 버리면 굳이 말할 필요가 없어지지 않을까’라는 우려를 동시에 보고하였다. 이는 AAC에 대한 치료사의 인식과 태도가 서비스 제공에 미치는 영향에 관한 선행 연구의 결과와 일치한다. Fox와 Sohlberg(2000)는 중증 후천적 의사소통 장애를 가진 개인이 매일 언제, 어떻게, 누구와 사회적 상호작용에 참여할지 선택해야 하며, 의사소통에 상당한 에너지를 소비한다고 지적하였다. 따라서 성인 마비말장애 환자에 대한 AAC 적용 시에는 환자의 장애 수용 단계와 심리적 준비도를 고려한 단계적 접근이 필요하며, 언어재활사 자신의 AAC에 대한 양가적 태도를 인식하고 이를 극복하기 위한 전문적 성찰이 요구된다.
본 연구는 다음과 같은 제한점을 가진다. 첫째, 연구 참여자가 9명의 언어재활사로 제한되어 연구 결과를 일반화하는 데 한계가 있다. 다양한 임상 환경에서 근무하는 언어재활사를 포함하였으나 표본의 크기가 작아 각 환경 별 차이를 충분히 탐색하는 데 어려움이 있었다. 둘째, 언어재활사의 관점에서만 논의하였으므로 실제 성인 마비말장애 환자 및 보호자의 의견은 포함하지 못하였다. 그럼에도 불구하고 본 연구는 성인 마비말장애 환자 AAC 적용에 대한 기초를 마련하고 향후 연구를 위한 기초자료가 될 수 있을 것이다. 추후 연구에서는 성인 마비말장애 환자 및 보호자를 대상으로 AAC에 대한 인식, 경험, 어려움, 요구를 직접 탐색하여 사용자 중심의 AAC 적용 방안을 모색하는 것을 제안한다.
Acknowledgments
본 연구는 보건복지부의 재원으로 한국보건산업진흥원의 보건의료기술 연구개발사업 지원에 의하여 이루어진 것임(RS-2023-00262087).
This research was supported by a grant of the Korea Health Technology R&D Project through the Korea Health Industry Development Institute (KHIDI), funded by the Ministry of Health & Welfare, Republic of Korea (RS-2023-00262087).
References
- American Speech-Language Hearing Association. (ASHA) (n.d.). Augmentative and alternative communication. Retrieved from http://www.asha.org/practice-portal/professional-issues/augmentative-and-alternative-communication/#collapse_1
-
Angelo, D., Jones, S., & Kokoska, S. (1995). Family perspective on augmentative and alternative communication: Families of young children. Augmentative and Alternative Communication, 11(3), 193-202.
[https://doi.org/10.1080/07434619512331277319]

-
Baxter, S., Enderby, P., Evans, P., & Judge, S. (2012). Barriers and facilitators to the use of high-technology augmentative and alternative communication devices: A systematic review and qualitative synthesis. International Journal of Language and Communication Disorders, 47(2), 115-129.
[https://doi.org/10.1111/j.1460-6984.2011.00090.x]

- Beukelman, D. R., Garrett, K. L., & Yorkston, K. M. (2007). Augmentative communication strategies for adults with acute or chronic medical conditions. Baltimore, MD: Paul H. Brookes Publishing.
- Beukelman, D. R., & Light, J. C. (2020). Augmentative & alternative communication: Supporting children and adults with complex communication needs (5th ed.). Baltimore, MD: Paul H. Brookes Publishing.
- Beukelman, D. R., & Mirenda, P. (2013). Augmentative & alternative communication: Supporting children and adults with complex communication needs (4th ed.). Baltimore, MD: Paul H. Brookes Publishing.
-
Bogart, K. R. (2014). The role of disability self-concept in adaptation to congenital or acquired disability. Rehabilitation Psychology, 59(1), 107-115.
[https://doi.org/10.1037/a0035800]

- Brown, S. C., Stevens, R. A., Troiano, P. F., & Schneider, M. K. (2002). Exploring complex phenomena: Grounded theory in student affairs research. Journal of College Student Development, 43(2), 173-183.
-
Bryen, D. N. (2008). Vocabulary to support socially-valued adult roles. Augmentative and Alternative Communication, 24(4), 294-301.
[https://doi.org/10.1080/07434610802467354]

-
Choi, H. J. (2025). Gender Differences in macrostructure and microstructure of discourse production in healthy elderly adults. Communication Sciences & Disorders, 30(3), 593-603.
[https://doi.org/10.12963/csd.250148]

- Collier, B. (2000). See what we say: Situational vocabulary for adults who use augmentative and alternative communication. Baltimore, MD: Paul H. Brookes Publishing.
-
Collis, J., & Bloch, S. (2012). Survey of UK speech and language therapists’ assessment and treatment practices for people with progressive dysarthria. International Journal of Language & Communication Disorders, 47(6), 725-737.
[https://doi.org/10.1111/j.1460-6984.2012.00183.x]

- Communication Matters. (2011). Augmentative and alternative communication services: Quality standard for commissioners. Retrieved from http://www.communicationmatters.org.uk/sites/default/files/downloads/standards/aac_quality_standard_for_commissioners_sept_2011.pdf
-
Comrie, P., MacKenzie, C., & McCall, J. (2001). The influence of acquired dysarthria on conversational turn-taking. Clinical Linguistics and Phonetics, 15(5), 383-398.
[https://doi.org/10.1080/02699200110036380]

-
Conlon, C., Preston, R., & Zupan, B. (2024). Is AAC at the top of your tool bag? Conceptualising clinical competence in AAC. Journal of Clinical Practice in Speech-Language Pathology, 26(1), 58-75.
[https://doi.org/10.1080/22000259.2024.2316912]

-
Dickson, S., Barbour, R. S., Brady, M., Clark, A. M., & Paton, G. (2008). Patients’ experiences of disruptions associated with post-stroke dysarthria. International Journal of Language and Communication Disorders, 43(2), 135-153.
[https://doi.org/10.1080/13682820701862228]

-
Dietz, A., Quach, W., Lund, S. K., & McKeLvey, M. (2012). AAC assessment and clinical-decision making: The impact of experience. Augmentative and Alternative Communication, 28(3), 148-159.
[https://doi.org/10.3109/07434618.2012.704521]

- Fox, L. E., & Sohlberg, M. M. (2000). Meaningful communication roles. In D. R. Beukelman, K. M. Yorkston, & J. Reichel (Eds.), Augmentative and alternative communication for adults with acquired neurologic disorders. Baltimore, MD: Paul H. Brookes.
- Hanson, E. K., Yorkston, K. M., & Britton, D. (2011). Dysarthria in amyotrophic lateral sclerosis: A systematic review of characteristics, speech treatment, and augmentative and alternative communication options. Journal of Medical Speech-Language Pathology, 19(3), 12-30.
-
Hong, S., & Byeon, H. (2014). Comparison of holistic approach with progressive dysarthria according to clinical experience: A multi-institutional survey in Korea. International Journal of Bio-Science and Bio-Technology, 6(6), 39-48.
[https://doi.org/10.14257/astl.2014.61.02]

-
Huang, L., Chen, S.-H. K., Xu, S., Wang, Y., Jin, X., Wan, P., . . . Shan, C. (2021). Augmentative and alternative communication intervention for in-patient individuals with post-stroke aphasia: Study protocol of a parallel-group, pragmatic randomized controlled trial. Trials, 22(1), 837.
[https://doi.org/10.1186/s13063-021-05799-0]

-
Johnson, R. K., & Prebor, J. (2019). Update on preservice training in augmentative and alternative communication for speech-language pathologists. American Journal of Speech-Language Pathology, 28(2), 536-549.
[https://doi.org/10.1044/2018_AJSLP-18-0004]

-
Jung, Y. H., Kang, S. H., Park, E.-C., & Jang, S.-Y. (2022). Impact of the acceptance of disability on self-esteem among adults with disabilities: A four-year follow-up study. International Journal of Environmental Research and Public Health, 19(7), 3874.
[https://doi.org/10.3390/ijerph19073874]

-
Kent-Walsh, J., & Mcnaughton, D. (2005). Communication partner instruction in AAC: Present practices and future directions. Augmentative and Alternative Communication, 21(3), 195-204.
[https://doi.org/10.1080/07434610400006646]

-
Kim, Y. T., & Park, E. H. (2007). Attitude of Korean speech-language therapists toward usage of augmentative and alternative communication. Special Education Research, 6(1), 27-39.
[https://doi.org/10.18541/ser.2007.04.6.1.27]

-
Lasker, J., & Beukelmanoe, D. R. (1999). Peers’ perceptions of storytelling by an adult with aphasia. Aphasiology, 13(9-11), 857-869.
[https://doi.org/10.1080/026870399401920]

- Lee, H.-J., Kim, Y. T., Lim, J., & Park, E.-H. (2014). Support needs of related professionals regarding AAC service delivery system. Journal of the Korean Association for Persons with Autism, 14(2), 39-63. uci:G704-SER000008951.2014.14.2.001
-
Lichtman, M. (2023). Qualitative research in education: A user’s guide (4th ed.). NewYork, NY: Routledge.
[https://doi.org/10.4324/9781003281917]

-
Light, J. (1988). Interaction involving individuals using augmentative and alternative communication systems: State of the art and future directions. Augmentative and Alternative Communication, 4(2), 66-82.
[https://doi.org/10.1080/07434618812331274657]

-
Lim, M. J. R., Tan, J., Neo, A. Y., Ng, B. C., & Asano, M. (2025). Acceptance of disability in stroke: A qualitative metasynthesis. Journal of Health Psychology, 30(4), 599-621.
[https://doi.org/10.1177/13591053241248943]

-
Lim, S. H., Park, E., Kim, Y. T., & Pyun, S.-B. (2013). The case study of the augmentative and alternative communication (AAC) intervention in Broca’s aphasia patients with AOS. AAC Research & Practice, 1(1), 55-73.
[https://doi.org/10.14818/aac.2013.12.1.1.55]

-
Mcnaughton, D., & Bryen, D. N. (2007). AAC technologies to enhance participation and access to meaningful societal roles for adolescents and adults with developmental disabilities who require AAC. Augmentative and Alternative Communication, 23(3), 217-229.
[https://doi.org/10.1080/07434610701573856]

-
Miller, L. M. S., Callegari, R. A., Abah, T., & Fann, H. (2024). Digital literacy training for low-income older adults through undergraduate community-engaged learning: Single-group pretest-posttest study. JMIR Aging, 7, e51675.
[https://doi.org/10.2196/51675]

-
Murphy, J. (2004). “I prefer contact this close”: Perceptions of AAC by people with motor neurone disease and their communication partners. Augmentative and Alternative Communication, 20(4), 259-271.
[https://doi.org/10.1080/07434610400005663]

- O’Sullivan, S. B., Schmitz, T. J., & Fulk, G. D. (2019). Physical rehabilitation (7th ed.). Philadelphia, PA: F.A. Davis.
-
Pampoulou, E., Theodorou, E., & Petinou, K. (2018). The use of augmentative and alternative communication in Cyprus: Findings from a preliminary survey. Child Language Teaching and Therapy, 34(1), 5-21.
[https://doi.org/10.1177/0265659018755523]

-
Parette, H. P., Jr., Brotherson, M. J., & Huer, M. B. (2000). Giving families a voice in augmentative and alternative communication decision-making. Education and Training in Mental Retardation and Developmental Disabilities, 35(2), 177-190.
[https://doi.org/10.1177/215416470003500206]

-
Pope, C., & Mays, N. (2020). Qualitative research in health care (4th ed.). London, UK: Wiley-Blackwell.
[https://doi.org/10.1002/9781119410867]

-
Schlosser, R., & Lee, D. (2000). Promoting generalization and maintenance in augmentative and alternative communication: A meta-analysis of 20 years of effectiveness research. Augmentative and Alternative Communication, 16(4), 208-226.
[https://doi.org/10.1080/07434610012331279074]

- Strauss, A. L., & Corbin, J. M. (1998). Basics of qualitative research: Techniques and procedures for developing grounded theory. Thousand Oaks, CA: Sage.
-
Stuart, S. (2000). Understanding the storytelling of older adults for AAC system design. Augmentative and Alternative Communication, 16(1), 1-12.
[https://doi.org/10.1080/07434610012331278864]

-
Thomas, D. R. (2006). A general inductive approach for analyzing qualitative evaluation data. American Journal of Evaluation, 27(2), 237-246.
[https://doi.org/10.1177/1098214005283748]

-
Walshe, M., & Miller, N. (2011). Living with acquired dysarthria: The speaker’s perspective. Disability and Rehabilitation, 33(3), 195-203.
[https://doi.org/10.3109/09638288.2010.511685]

-
Xu, L., Lam, Y. Y., Ng, D. T. K., Pent, P., Suen, W. L., Lee, C. S. Y., & Chu, S. K. W. (2024). Digital literacy education for older adults: A scoping review. Proceedings of the Association for Information Science and Technology, 61(1), 691-696.
[https://doi.org/10.1002/pra2.1081]

-
Yang, S. G., Yeon, S, J. (2025). The effect of AAC graphic symbol types reflecting visual aging characteristics on sentence construction accuracy and speed in older adults, AAC Research & Practice, 13(2), 25-47.
[https://doi.org/10.14818/aac.2025.12.13.2.25]

-
Yoon, J. H. (2017). Neurodegenerative disease and speech rehabilitation. Journal of The Korean Society of Laryngology, Phoniatrics & Logopedics, 28(2), 79-83.
[https://doi.org/10.22469/jkslp.2017.28.2.79]

참 고 문 헌
- 김영태, 박은혜 (2007). 보완대체의사소통에 대한 언어치료사들의 인식 및 사용실태 조사 연구. 특수교육, 6(1), 27-39.
- 양서경, 연석정 (2025). 시지각적 노화 특성을 반영한 AAC 그래픽 상징 유형이 노인의 문장 구성 정확도와 속도에 미치는 영향. 보완대체의사소통연구, 13(2), 25-47.
- 윤지혜 (2017). 퇴행성질환과 말언어장애 재활. 대한후두음성언어의학회지, 28(2), 79-83.
- 이현정, 김영태, 임장현, 박은혜 (2014). 보완대체의사소통(AAC) 서비스 전달 체계 마련을 위한 서비스 제공자의 요구분석. 자폐성장애연구, 14(2), 39-63.
- 임성희, 박은혜, 김영태, 편성범 (2013). 말실행증을 동반한 브로카 실어증 환자의 AAC 적용 사례 연구. 보완대체의사소통연구, 1(1), 55-73.
- 최현주 (2025). 성별에 따른 고령자의 담화 산출에서의 거시구조 및 미시구조의 차이. Communication Sciences & Disorder, 30(3), 593-602.